วัคซีนต้านโรค COVID-19 ความหวังแห่งมวลมนุษยชาติ
จากปลายปี ค.ศ. 2019 เป็นต้นมาจนกระทั่งถึงปัจจุบัน ได้เกิดการระบาดของ Coronavirus Disease 2019 หรือโรค COVID-19 อย่างต่อเนื่อง การระบาดของโรคนี้เกิดจากไวรัสสายพันธุ์ที่ชื่อว่า Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) ทำให้ขณะนี้ (เดือนพฤษภาคม ปี พ.ศ. 2564) ทั่วโลกมีผู้ติดเชื้อแล้วมากกว่า 160 ล้านคน ในจำนวนนี้มีอาการรุนแรงถึงขั้นเสียชีวิตมากกว่า 3 ล้านคน วัคซีนจึงกลายเป็นความหวังของมวลมนุษยชาติที่จะหยุดยั้งโรคติดต่อร้ายแรงนี้ได้
เชื้อไวรัส SARS-CoV-2
ประเภทของวัคซีนโรค COVID-19
องค์การอนามัยโลก (WHO, 2020) เปิดเผยว่า มีวัคซีนหลายชนิดที่กำลังพัฒนาอยู่ในขณะนี้ โดยปกติแล้วการพัฒนาวัคซีนส่วนใหญ่จะใช้เวลาประมาณ 10-15 ปี แต่ด้วยความเร่งด่วนและการระบาดรุนแรงของโรคนี้ ทำให้วัคซีนที่ใช้สำหรับโรค COVID-19 ถูกพัฒนาเพียงแค่ 1-2 ปี (Lurie, et al, 2020) แต่ผลของการฉีดวัคซีนในระหว่างปี ค.ศ. 2020-2021 ทำให้สามารถลดความรุนแรงของอาการป่วยและการเสียชีวิตได้ (Lee, et al., 2020) เรามาทำความรู้จักวัคซีนและเรียนรู้กลไกการตอบสนองต่อวัคซีนจากข้อมูลที่มีอยู่ถึงเดือนพฤษภาคม พ.ศ. 2564
จากข้อมูลทำให้ทราบว่า วัคซีนโรค COVID -19 ใช้เทคโนโลยีในการพัฒนาวัคซีนแบ่งออกเป็น 6 ประเภท แต่มีหลักการเดียวกันคือ เป็นการนำไวรัสที่ตายหรืออ่อนฤทธิ์ ตัดแต่งพันธุกรรมหรือสารพันธุกรรมของไวรัส ซึ่งเป็นสิ่งแปลกปลอมเข้าสู่ร่างกายคน เพื่อกระตุ้นกลไกในร่างกายให้สร้างภูมิคุ้มกัน (แอนติบอดี) ที่จำเพาะขึ้นมา หากร่างกายได้รับเชื้อ SARS-COV-2 ที่ก่อให้เกิดโรค COVID-19 ระบบภูมิคุ้มกันในร่างกายจะมีกลไกจดจำเชื้อนี้ ทำให้สามารถต่อต้านเชื้อโรคชนิดนี้ได้อย่างทันท่วงที การที่ต้องพัฒนาวัคซีนหลาย ๆ ประเภท เนื่องจากวัคซีนแต่ละประเภทให้ประสิทธิภาพที่แตกต่างกัน วัคซีนแต่ละประเภทใช้แอนติเจนต่างกัน จึงมีความสามารถในการกระตุ้นภูมิคุ้มกันได้แตกต่างกัน
ตาราง 1 แสดงตัวอย่างวัคซีนโรค COVID-19 ที่พัฒนาด้วยเทคนโลยีในการพัฒนาวัคซีนในแต่ละประเภท
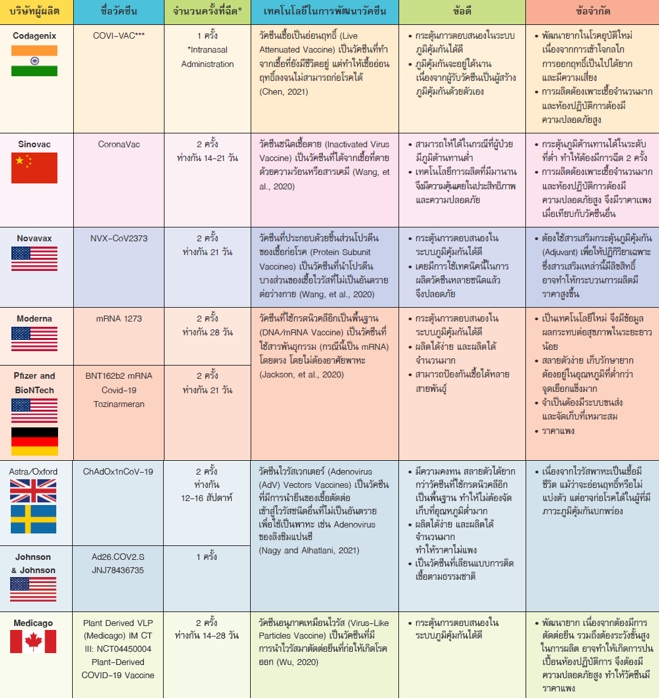
กลไกการตอบสนองของร่างกายเมื่อได้รับวัคซีน
เมื่อร่างกายได้รับแอนติเจนจากการฉีดวัคซีน ก็เหมือนร่างกายได้รับสิ่งแปลกปลอม เซลล์บริเวณนั้นจะเกิดภาวะการติดเชื้อ (Inflammation) เม็ดเลือดขาวจะมายังบริเวณนั้นเพื่อจับทำลายสิ่งแปลกปลอมเหล่านี้เป็นด่านแรก และมีการกระตุ้นสารเคมีต่าง ๆ ทำให้หลอดเลือดขยายตัวเพื่อให้เซลล์เม็ดเลือดขาวมายังบริเวณนั้นมากขึ้น จึงทำให้เกิดอาการการปวด บวม ร้อนบริเวณที่ฉีดวัคซีน ขณะเดียวกันก็มีการส่งสัญญาณไปยังสมอง ทำให้เกิดอาการทั่วทั้งร่างกาย เช่น ครั่นเนื้อครั่นตัว ปวดเมื่อยตามร่างกาย อ่อนเพลีย คลื่นไส้เวียนศีรษะ (Hervé, et. al. 2019) ซึ่งอาการเหล่านี้แสดงให้เห็นว่าระบบภูมิคุ้มกันในร่างกายตอบสนองต่อวัคซีน แต่ทั้งนี้อาการดังกล่าวก็ไม่เกิดกับทุกคน และไม่ได้หมายความว่าผู้ที่ไม่มีอาการเหล่านี้จะไม่ตอบสนองต่อวัคซีน
ภาพ 1 แสดงอาการที่อาจพบเมื่อได้รับวัคซีน
ที่มา npj Vaccines (2019) 4:39; https://doi.org/10.1038/s41541-019-0132-6
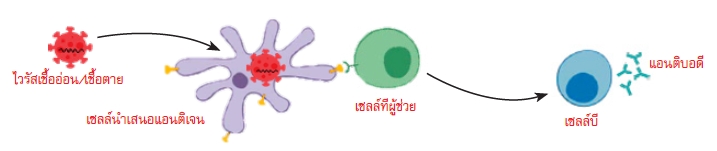
นอกจากวัคซีนกระตุ้นระบบภูมิคุ้มกันในร่างกายแบบไม่จำเพาะแล้ว วัคซีนจะกระตุ้นระบบภูมิคุ้มกันแบบจำเพาะซึ่งจะเป็นกลไกที่ซับซ้อน โดยวัคซีนที่ผลิตจากเทคโนโลยีแต่ละประเภทจะมีกลไก ดังนี้
การฉีดวัคซีนที่เป็นเชื้อเป็นที่อ่อนแรงหรือเชื้อตาย
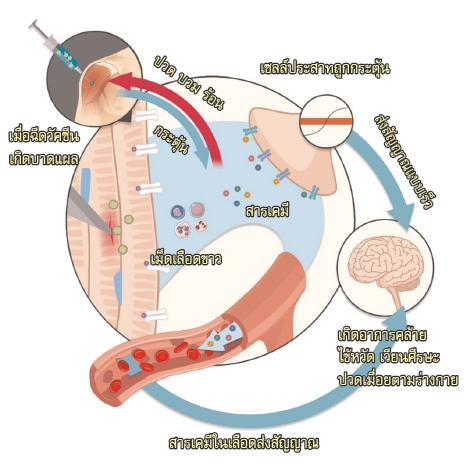
เชื้อจากวัคซีนที่เข้าสู่ร่างกายจะไปกระตุ้นเซลล์นำเสนอแอนติเจน ทำให้มีการสร้างเซลล์ที่ผู้ช่วย (Helper T Cell) เพื่อจดจำเชื้อหรือแอนติเจนนี้ แล้วกระตุ้นเซลล์บี (B Cell) ให้มีการสร้างแอนติบอดีที่จำเพาะต่อเชื้อ SARS-CoV-2 (Van Oirschot, 2001)
ภาพ 2 แสดงกลไกการกระตุ้นของร่างกายเมื่อได้รับวัคซีนที่เป็นเชื้อเป็นที่อ่อนแรงหรือเชื้อตาย
ที่มา https://www.intvetvaccnet.co.uk/blog/covid-19/vaccine-eight-types-being-tested
การฉีดวัคซีนที่เป็นส่วนของเชื้อ
วัคซีน mRNA และวัคซีน Adenovirus (AdV) Vectors เมื่อเข้าสู่ร่างกายจะมีกลไกกระตุ้นระบบภูมิคุ้มกันแบบเดียวกันแต่ตัวรับในร่างกาย (Toll-Like Receptor) ที่จับกับแอนติเจนแตกต่างกัน โดยวัคซีน mRNA มีตัวรับเป็น Toll-Like Receptor 7 (TLR7) และ MDA5 ส่วนวัคซีน Adenovirus (AdV) Vectors มีตัวรับเป็น Toll-Like Receptor 9 (TLR9) แล้วกระตุ้นการสร้าง S-Protein (โปรตีนมือเกาะของไวรัส ซึ่งเป็นแอนติเจนรูปแบบหนึ่งขึ้นมา ทำให้เซลล์นำเสนอแอนติเจนมีการกระตุ้นเซลล์ที่ (T Cell) ให้สร้างเซลล์เม็ดเลือดขาวชนิด Memory T Cell และชนิด Cytotoxic T Cell ทำหน้าที่จดจำเชื้อและทำลายเซลล์ที่ติดเชื้อโรค ตามลำดับ ในขณะเดียวกันเซลล์ที่จะกระตุ้นเซลล์ที่ผู้ช่วย (Helper T Cell) ให้กระตุ้นการสร้างเซลล์บี (B Cel) เพื่อสร้างแอนติบอดีที่จำเพาะต่อเชื้อ SARS-CoV-2 และสร้างเซลล์ที่ทำหน้าที่จดจำ (Memory B Cell) เชื้อนั้นไว้ (Teijaro and Farber, 2021)
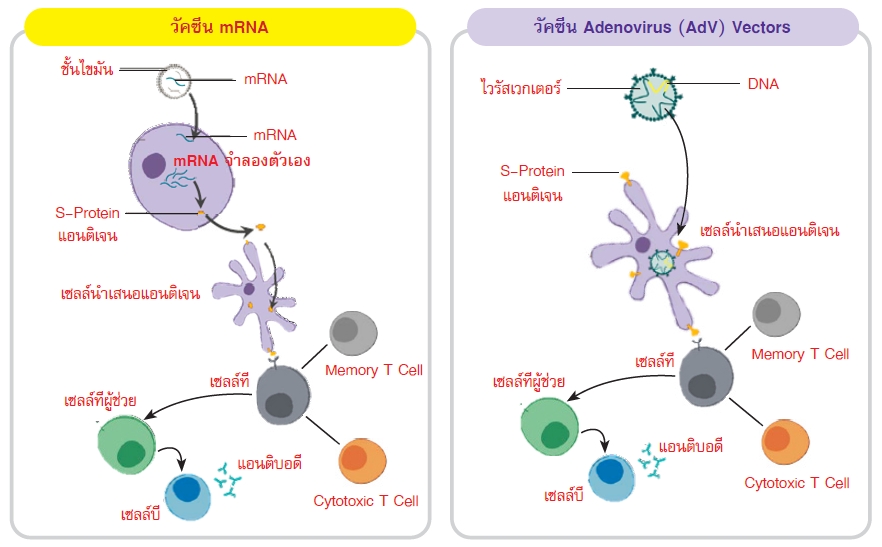
ภาพ 3 แสดงกลไกการกระตุ้นของร่างกายเมื่อได้รับวัคซีน mRNA หรือวัคซีน Adenovirus (AdV) Vectors
ที่มา https://www.intvetvaccnet.co.uk/blog/covid-19 /vaccine-eight-types-being-tested
ดังนั้น เมื่อร่างกายได้รับวัคซีนแล้ว หากมีการได้รับเชื้อโรคอีกครั้ง ร่างกายจะใช้เวลาในการผลิตแอนติบอดีสั้นลงทำให้ทำลายเชื้อโรคได้อย่างรวดเร็ว ป้องกันไม่ให้ผู้ป่วยเสียชีวิตจากโรคได้
วัคซีนโรค COVID-19 ที่มีการพัฒนามาใช้ในปัจจุบันนั้น โดยส่วนใหญ่จะต้องฉีดทั้งหมด 2 ครั้ง เนื่องจากเมื่อร่างกายได้รับวัคซีนครั้งที่ 1 ร่างกายจะใช้เวลาระยะหนึ่งในการสร้างแอนติบอดี และจะจดจำแอนติบอดีนี้ไว้ หลังจากนั้นปริมาณแอนติบอดีในร่างกายจะค่อย ๆ ลดลง แต่หากร่างกายได้รับวัคซีนอีกในครั้งที่ 2 ร่างกายจะตอบสนองด้วยการสร้างแอนติบอดีได้เร็วขึ้นและมีปริมาณเพิ่มมากขึ้น จึงเป็นสาเหตุที่จะต้องมีการได้รับวัคซีนจำนวน 2 ครั้ง
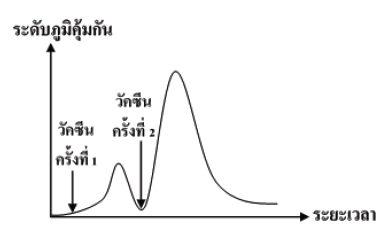
ภาพ 4 แสดงระดับภูมิคุ้มกันเมื่อได้รับวัคซีนครั้งที่ 1 และ 2
ผลข้างเคียงเมื่อได้รับวัคซีน
หลังจากได้รับวัคซีนแล้ว มีรายงานว่าผู้รับวัคซีนอาจมีไข้ ปวด บวม แดง ร้อนบริเวณที่ฉีด อาการเหล่านี้จะเกิดขึ้นในเวลาไม่นาน อาจมีอาการได้ใน 1-2 วันหลังรับวัคซีน แต่ในบางรายอาจพบปัญหาภาวะเกล็ดเลือดต่ำ (Thrombocytopenia) และภาวะหลอดเลือดดำในสมองอุดตันจากการฉีดวัคซีน (Vaccine-Induced Prothrombotic Immune Thrombocytopenia, VIPIT) ในรายงานการฉีดวัคซีนของ Astra/Zeneca หรือ Johnson & Johnson แต่โอกาสในการเกิดนั้นต่ำเพียง 1 ใน 100,000 ถึง 1 ใน 500,000 คน (Pai, et al., 2021) ซึ่งสามารถให้การรักษาด้วยยาที่มีอยู่ได้ หรือการแพ้รุนแรงที่ทำให้ความดันเลือดตกหรือหลอดลมอุดกั้นเฉียบพลัน ซึ่งมีโอกาสต่ำเพียง 1 ใน 100,000 ถึง 1 ใน 500,000 คน
ดังนั้น การฉีดวัคซีนอาจมีผลข้างเคียงไม่พึงประสงค์บ้าง แต่โอกาสเกิดได้น้อยมาก และอันตรายน้อยกว่าการได้รับเชื้อโรค COVID -19 และยังไม่ได้รับการฉีดวัคซีนเพื่อกระตุ้นให้ร่างกายสร้างภูมิคุ้มกันมากำจัดเชื้อนี้ได้
การได้รับวัคซีนยังสามารถลดอาการของโรค ลดอาการรุนแรงได้ตั้งแต่ร้อยละ 50 ขึ้นกับประเภทวัคซีน และลดการเสียชีวิตจากโรค COVID-19 ได้อีกด้วย นอกจากนี้ยังมีรายงานการใช้วัคซีนกับโรคอื่น ๆ ว่าสามารถกระตุ้นภูมิคุ้มกันหมู่ (Herd Immunity) ซึ่งสามารถป้องกันการแพร่กระจายโรคภายในชุมชนหรือประเทศได้อีกด้วย แต่การกระตุ้นภูมิคุ้มกันหมู่สามารถเกิดขึ้นได้กับโรค COVID-19 หรือไม่นั้น ยังอยู่ในขั้นตอนการทดลอง อย่างไรก็ตามทั่วทั้งโลกยังหวังว่า หากประชาชนส่วนใหญ่ได้รับวัคซีนจะสามารถหยุดการแพร่กระจายของโรค COVID-19 นี้ได้ในที่สุด
ภูมิคุ้มกันหมู่ (Herd Immunity)
เมื่อประชากรในสังคมได้รับการฉีดวัคซีนสูงมากพอ ทำให้มีภูมิคุ้มกันต่อการติดโรค เมื่อจำนวนคนที่มีโอกาสติดเชื้อน้อยลง จึงทำให้หยุดการแพร่ระบาดของโรคได้ การป้องกันแบบนี้เรียกว่า "ภูมิคุ้มกันหมู่" ปัจจัยที่ทำให้เกิดภูมิคุ้มกันหมู่ เกิดจาก
1. ประชากรในสังคมเป็นโรคและร่างกายสามารถสร้างภูมิคุ้มกันได้
2. ประชากรในสังคมจำนวนมากเพียงพอที่ได้รับการฉีดวัคซีน และเป็นวัคซีนที่กระตุ้นภูมิคุ้มกันให้อยู่ได้นาน
3. เป็นโรคที่ติดต่อจากคนสู่คนเท่านั้น
ประเด็นสำคัญที่ผู้อ่านทุกท่านต้องไม่ลืมคือ แม้ว่าจะได้รับวัคซีนครบ 2 เข็มแล้ว ร่างกายยังสามารถติดเชื้อได้ เพียงแต่อาการอาจไม่รุนแรง ดังนั้น ทุก ๆ คนต้องไม่ประมาท ควรสวมหน้ากากอนามัยเมื่ออยู่ในที่สาธารณะ เว้นระยะห่างทางสังคมและหมั่นล้างมือบ่อย ๆ เพื่อป้องกันการติดเชื้อในขณะที่ร่างกายยังกระตุ้นภูมิคุ้มกันได้ไม่เต็มที่
แนะนำสื่อ สสวท. ที่เกี่ยวข้องกับระบบภูมิคุ้มกัน

หนังสือเรียนรายวิชาพื้นฐานวิทยาศาสตร์ วิทยาศาสตร์ชีวภาพ ชั้นมัธยมศึกษาปีที่ 4 ตามมาตรฐานการเรียนรู้และตัวชี้วัด กลุ่มสาระการเรียนรู้วิทยาศาสตร์และเทคโนโลยี (ฉบับปรับปรุง พ.ศ. 2560) ตามหลักสูตรแกนกลางการศึกษาขั้นพื้นฐาน พุทธศักราช 2551

หนังสือเรียนรายวิชาพื้นฐานวิทยาศาสตร์ ชีววิทยา เล่ม 4 ชั้นมัธยมศึกษาปีที่ 5 ตามผลการเรียนรู้ กลุ่มสาระการเรียนรู้วิทยาศาสตร์และเทคโนโลยี (ฉบับปรับปรุง พ.ศ. 2560) ตามหลักสูตรแกนกลางการศึกษาขั้นพื้นฐานพุทธศักราช 2551
ขอขอบคุณ ผศ. ดร.สิทธิพร ภัทรดิลกรัตน์ ที่ปรึกษาทางด้านวิชาการในการเขียนบทความ
ข้อมูลเพิ่มเติม
บทความนี้เป็นส่วนหนึ่งของนิตยสาร สสวท. ปีที่ 49 ฉบับที่ 230 พฤษภาคม - มิถุนายน 2564
ผู้อ่านสามารถติดตามบทความที่น่าสนใจเพิ่มเติมได้ที่ https://emagazine.ipst.ac.th/230/44/
บรรณานุกรม
Chen, J. M. (2021). SARS-CoV-2 replicating in nonprimate mammalian cells probably have critical advantages for COVID-19 vaccines due to anti-Gal antibodies: a minireview and proposals. Journal of medical virology. 93(1): 351-356.
Herd immunity and COVID-19 (Coronavirus): What you need to know. Retrieved June 3, 2021, from https://www.mayoclinic.org/ diseases-conditions/coronavirus/in-depth/herd-immunity-and-coronavirus/art-20.
The how’s and what’s of vaccine reactogenicity. Retrieved June 3, 2021, from https://doi.org/10.1038/s41541-019-0132-6.
Jackson, N. & et.al. (2020) The promise of mRNA vaccines: a biotech and industrial perspective. npj Vaccines 5, 11. Retrieved June 3, 2021, from https://doi.org/10.1038/s41541-020-0159-8.
L. A. Lee, L. & et.al. (2013). The estimated mortality impact of vaccinations forecast to be administered during 2011-2020 in 73 countries supported. the GAVI Alliance. Vaccine 31 (suppl. 2), B61–B72.
Lurie, N. & Saville, M. & Hatchett, R. & Halton, J. (2020). Developing Covid-19 vaccines at pandemic speed. New England Journal of Medicine 382: 1969–1973.
Nagy, A. & Alhatlani, B. (2021). An overview of current COVID-19 vaccine platforms. Computational and Structural. Biotechnology Journal. 19: 2508–2517.
Pai, M. Schull, M. Razak, F. (2021). Vaccine-induced prothrombotic immune thrombocytopenia VIPIT following AstraZeneca COVID-19 vaccination: interim guidance for healthcare professionals in emergency department and inpatient settings. Science Briefs of the Ontario COVID-19 Science Advisory Table. 1: 20.
Teijaro, J.R. & Farber, D.L. (2021). COVID-19 vaccines: modes of immuneactivation and future challenges. Nature Reviews ImmuNology. 21: 195-197.
Teijaro, J.R. & Farber, D.L. (2021). COVID-19 vaccines: modes of immuneactivation and future challenges. Retrieved June 3, 2021, from https://doi.org/10.1038/s41577-021-00526-x.
Van Oirschot, J.T. (2021) Vaccinology: Present and future of veterinary viral. vaccinology: A review, Veterinary Quarterly. 23(3): 100-108.
Wang, J. & et.al. (2020). The COVID-19 vaccine race: challenges and opportunities in vaccine formulation. AAPS PharmSciTech. 21(6): 1-12.
World Health Organization. (2020). Draft landscape of COVID-19 candidate vaccines. WHO. Retrieved June 3, 2021, from https://www.who.int/ publications/m/item/draft-landscape-of-covid-19-candidate-vaccines.
Wu, S. C. (2020). Progress and Concept for COVID-19 Vaccine Development. Biotechnology journal. 15(6). 254-267.
Wu, S. C. (2020). Progress and Concept for COVID-19 Vaccine Development. Retrieved June 3, 2021, from https://doi.org/10.1002/biot.202000147
-
คำที่เกี่ยวข้อง



